34岁的钟先生没想到,一个多月前的一场“小感冒”几乎要了他的命。这个致命的“元凶”是“爆发性心肌炎”。由于出现严重的“室速电风暴”,生命体征不稳定,钟先生始终无法脱离ECMO治疗(体外膜氧合治疗,也叫“魔肺”)。但要解决室速的难题,医生还要为他进行心脏手术,这无疑是难上加难。
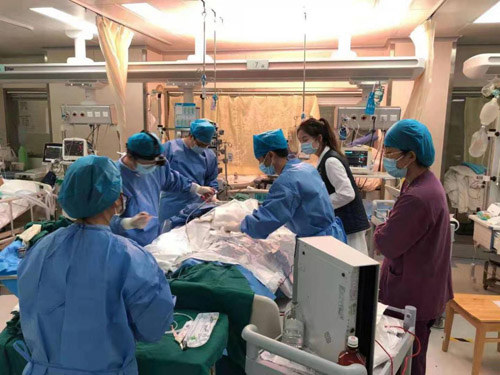
心胸外科郑俊猛教授团队为钟先生放置ECMO治疗
2月7日,中山大学孙逸仙纪念医院医护人员在多学科MDT的协作下,成功完成了该院首次在ECMO辅助下为危重患者成功实施射频消融手术。
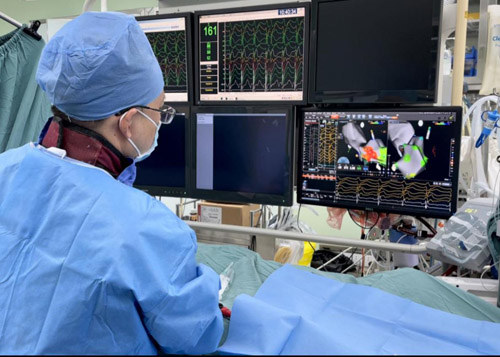
谢双伦教授主刀为钟先生实施射频消融手术
小小感冒为何这么“要命”?原来是爆发性心肌炎!
据介绍,1个多月前,钟先生着凉后出现咳嗽、咳痰,同时出现了心慌、气促,到社区医院按感冒治疗后并没有明显好转,反而在不断加重。钟先生睡觉时气喘厉害,不能平卧,并逐渐出现腹胀、恶心、呕吐。
于是,又到当地人民医院就诊,检查结果令人吃惊,钟先生得了“爆发性心肌炎”。心脏彩超提示:全心增大,左室壁弥漫性运动减弱,左室射血分数仅为35%(正常55%-70%),也就是说钟先生的心脏功能显著下降,仅达到正常时的一半左右。
急剧进展的心力衰竭使得钟先生,不得不接受气管插管以及主动脉内球囊反搏(IABP)治疗,但药物的抗心衰治疗仍然无法维持血氧和血压的稳定,严重的心衰以及大剂量的血管活性药物又导致肾功能衰竭。为了维持生命体征稳定,当地医生启用了目前最先进的体外生命支持技术ECMO。
在ECMO的辅助治疗下,钟先生的心脏功能逐渐恢复,生命体征趋于稳定,并撤除了IABP及ECMO。但不幸的事接踵而至,钟先生出现了爆发性心肌炎的严重并发症“室速电风暴”。反复发作的恶性心律失常严重影响循环的稳定,当地医院为钟先生安装了ICD,并用药物控制恶性心律失常,患者急需再次启用ECMO治疗。
治疗陷入两难困境,心血管多学科专家联手“破局”
复杂棘手的病情已经超出当地医院的诊治能力,赶紧联系中山大学孙逸仙纪念医院心胸外科郑俊猛教授团队会诊。作为全国最早开展ECMO技术的专家之一,郑俊猛教授在ECMO置管以及维护方面有丰富的经验。郑教授立即安排团队的医生为其安装ECMO置管,在ECMO的体外生命支持治疗下,钟先生转到中山大学孙逸仙纪念医院进一步治疗。
入院复查心脏彩超显示,钟先生心脏功能较前改善,但在多种大剂量抗心律失常药物应用情况下,每日仍反复有室速电风暴发作,严重影响生命体征的稳定。生命体征不稳定,无法脱离ECMO治疗,而长期的ECMO治疗及相关并发症,使得他的病情更加复杂。
多学科会诊(MDT)成为解决患者临床问题的利器。逸仙心血管病MDT是由中山大学孙逸仙纪念医院党委书记、心血管内科主任王景峰教授牵头,心血管内、外科主导的多学科疑难病例讨论,为该院许多心血管病疑难病例提供了最佳的解决方案。
MDT专家组成员查看病例资料后提出:钟先生的心脏功能有所恢复,但室速电风暴的发作引起低血压,ICD反复电击治疗,导致钟先生无法撤除ECMO,而他已经出现ECMO相关并发症,需要尽早处理室速电风暴,为撤除ECMO创造条件。目前有三个方案可供选择:一是调整药物治疗方案;二是射频消融;三是进行心脏移植。
ECMO辅助下射频消融,为患者中止室速开辟“生机”
王景峰教授介绍,钟先生经过多次抗心律失常药物的调整,效果欠佳。持续的室速发作,已经危及钟先生的生命安全,不宜继续单纯调整药物治疗。心脏移植可以彻底解决电风暴问题,但目前钟先生心脏功能尚可,而且后续的抗排斥治疗可能增加他重症感染的几率,心脏移植作为备选方案。
“成功的射频消融可以中止室速,为钟先生撤除ECMO创造条件。虽然目前钟先生病情危重,循环不稳定,内环境紊乱需要血液透析,器质性心脏病室性心律失常的射频消融术风险极高,但值得尝试。”王景峰教授指出,术中保证患者血流动力学平稳极其重要,是手术成功的关键因素之一。经过激烈的讨论,专家组成员一致认为ECMO辅助下射频消融为目前最佳方案。
2月7日,由心血管心律失常专科主任谢双伦教授主刀,为钟先生进行射频消融手术。术中谢双伦教授凭借丰富临床经验,迅速行左室流出道及间隔部建模,精准标测左室中间隔来源室性心动过速并进行消融。在整个手术过程,郑俊猛教授团队体外生命支持小组提供的ECMO技术支持全程维持钟先生循环稳定,为手术的顺利保驾护航。经过数小时的紧张手术,在心血管内、外科共同努力下,射频消融手术获得成功。
手术团队合影
专家表示,ECMO循环辅助下开展器质性心脏病室速消融技术,可让更多器质性心脏病室性心动过速患者得到更好更安全治疗。
来源:长江云
编辑:熊文博






