
在一次朋友聚会上,不知不觉聊起了餐后的活动,没曾想变成了睡觉吐槽大会。有位朋友担心聚会太兴奋了,肯定睡不着,而另一位说频频受到早醒的困扰。
经常出差的老王从钱包的夹层中摸出一板细长的药片,推荐说:“这个药,没啥副作用,我常备着的,睡不着就来上半片!”
“我太太常吃另一个什么药”,老蒋说,“不过用久了好像效果越来越差了。”
小美撇撇嘴“吃药总是不好的”,她想起我是神经内科研究睡眠的医生,于是回头问“老同学,睡不着就吃安眠药不好吧,能改吗?”
于是乎,打工人们展开了一场关于睡不着就吃药魔咒的讨论……
一、睡不着,就是医生所说的失眠吗?
当日在场的每个人几乎都有失眠的经历。遇到考试晋级情绪波动啦、旅游出差睡眠环境改变啦、或者生病手术晚上疼痛啦,都可能出现或长或短的睡眠干扰。但是,并非所有失眠的人都要戴上“睡眠疾病”的帽子。
睡眠医学严格区分“失眠”(一种症状)和“失眠症”(可以戴上睡眠疾病帽子的失眠)。
失眠症是指,在睡眠条件充足的情况下,反复出现入睡困难、睡眠维持困难,或者清晨早醒。并且因为这些症状引起了白天状态不佳,影响日间生活功能,每周出现至少3天,并持续一段时间。根据持续时间的长短,失眠症又可以分为短期失眠(症状持续短于3个月)和长期失眠(症状持续已经超过3个月)。

睡眠条件充足包括:
01
睡觉的时相和时间正确
正常情况下应选择在晚上10点到次晨7点之间,休息6-8个小时。
过早就寝后半夜“睡不着”,或者晚上不想睡、白天“睡不醒”都不属于失眠症,而是睡眠节奏踩错了点,应该改变睡眠习惯。
02
睡觉环境有安全感,温度湿度合适
突然到陌生环境、房间太热太冷,或者到高海拔地区旅游都有可能出现失眠。因为睡眠环境不合适也打不上失眠症,应该针对环境因素加以改进。也就是说换换环境,也许就好了。
03
避免受到影响睡眠的食品/药物的影响
茶、咖啡、可乐等饮品有较持续的兴奋作用,应该避免午后饮用,尤其在晚餐后和睡前应该避免。香烟的兴奋性更强,午后夜间应该避免吸烟。酒精引起中枢体温和代谢率的增高,虽然有助于入睡,但午夜会频繁地醒过来。想要睡眠好,应该避免晚间饮酒。
04
排除疾病和伤痛的影响
因为各种疾病症状(常见的如咳嗽、头痛、背痛等)和强烈的情绪波动,也会严重影响睡眠,甚至短期出现彻夜不眠的情况。这时应该积极治疗原发疾病,应对引起情绪变化的事件,在这个基础上采取失眠治疗措施。
温馨提醒
失眠症患者常希望电话或者网络咨询吃什么药快速解决问题,而医生总建议患者到门诊就诊,患者很不理解。
其实门诊咨询中,医生会问到引起失眠症状的方方面面,提醒患者注意。就好比脚上扎刺流血疼痛,医生会帮着拔去刺,再包扎止痛,而不会只开止痛药。
二、失眠后最怕什么?

失眠后最害怕两件事:一是“用力过猛”,二是在睡觉这件事情上“耗时太多”。先来讲讲“用力过猛”。不少人失眠以后,一到黄昏就开始担心睡觉的问题,晚餐后更是安排了按摩、泡澡、精油、睡前操、睡前奶等一些列活动帮助入睡,唯恐有一步没有做到位而睡不着。其实这些步骤分开每样都可能对睡眠有帮助,但是叠加在一起用却未必有效,因为这种行为模式正反映出计划的主人的焦虑。入睡本是一件很自然的事情。如果过于关注,并给自己列很多任务来应付失眠,反复思考睡觉问题(一种思维反刍),会引起内在的紧张和神经系统的亢奋。这类患者感官系统特别敏感,周围的一点点响动或光线刺激都能被毫无遗漏地感受到;继而采取更猛力的应对措施,从而形成恶性循环,加重失眠。

还有一种躺卧过多的行为模式我们可以叫“耗时过多”。失眠的人通常感到疲惫,所以一有机会就会在床榻上躺着靠着“充会儿电”。殊不知当我们身体直立的时候,脑内会产生一种称为“腺苷”的成分,随着腺苷的积累,入睡的动力增加,容易进入睡眠状态。当我们做躺或斜靠等动作的时候,腺苷逐渐消除。所以躺多了,睡觉的动力就会不足。就好比早些年我们的手机电池,频繁充电会伤害电池的容量,电越充越少(越睡越少),使用时电力不足(精力不足,总感到疲惫)。

三、失眠的非药物治疗(认知行为治疗/CBT)是怎么回事?
有人听说国外医生提倡失眠的认知行为治疗,问我这是怎么回事。
要说清楚这个问题,需要从Spielman的3P理论说起。
如下面这张模式图中所展示的,失眠是否发生,取决于易感因素、触发因素和持续因素这三种因素叠加,是否超过失眠的阈值。因为三种因素英文首字母都是“P”,因此简称“3P”理论。
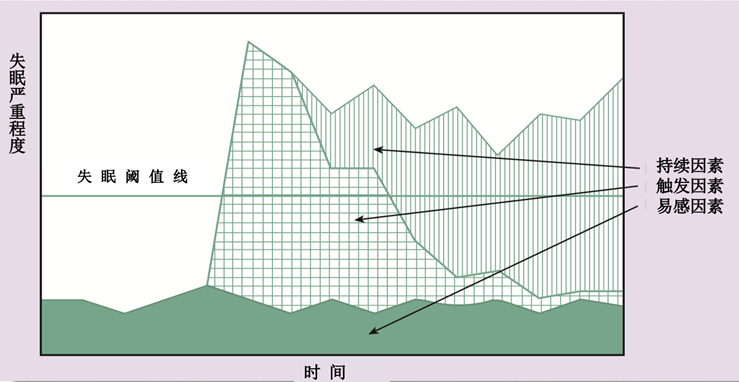
Spielman的3P理论
易感因素:由每个人的遗传、体质和性格特征所决定的失眠基础。有失眠家族史的人、或者性格敏感焦虑的人这种基础因素就会比较高,接近失眠阈值。触发因素:人生中所遇到的应激、压力、病痛和挫折,像导火索一样,一下子激发了失眠。但是触发因素会随着时间推移而减弱,当触发因素加易感因素降低到阈值以下,失眠就消失了。这就是我们常常见到的一过性失眠和短期失眠。维持因素:真正导致失眠持续的,是对失眠过度紧张、错误的应对策略,如上面所提到的“用力过猛”、“耗时太多”、过度夸大失眠的负效应、不合理使用安眠药物等。失眠在错误的思想认识和行为模式作用下,症状经久不愈,形成慢性失眠。失眠的认识和行为治疗(英文缩写CBT-I)正是针对维持因素而开展的一系列治疗。具体来说包括:纠正错误认知、辅导睡眠卫生知识、睡眠限制(控制卧床时间)、放松疗法、矛盾意向和刺激控制(卧室限于睡眠,不做与睡眠无关的事情)等等。早期的CBT-I由医生或者治疗师在门诊咨询过程中分阶段完成。2010年代,团体治疗盛行,一位治疗师可以同时对多名患者以小组谈话的形式进行治疗。近年,通过互联网进行的远程CBT-I进一步扩大了受益人群。国内外有些专业团队还研发了CBT-I相关的App(如:复旦数字健康),成为新型的失眠治疗“数字药”。

四、对于非药物治疗无效的失眠患者,服药有哪些注意事项?
失眠的CBT-I治疗适用范围很广,对年龄、性别、是否患有基础疾病没有太多要求。只有个别措施在某些疾病中应用有限制,如癫痫患者不能过分严格执行睡眠限制。非药物治疗也不像药物治疗有各种副作用,因此在治疗时长上没有什么顾虑。但是,非药物治疗并不能立竿见影,有时医生会在非药物治疗的基础上,配合药物治疗。但用药时应该注意:
01
疗程周期
从医生处方初期就应该为停药作大致计划,在非药物治疗起效后,应及时停药;
02
用药品种和药量
药物品种越简单越好,不要多种药物叠加使用。新型安眠药(如:唑吡坦、佐匹克隆、右佐匹克隆等)的副作用小于传统安定类药物,可以优先考虑。一般安眠药服药半小时甚至更快起效,根据CBT-I原则,在计划睡眠时间前半小时内服药即可,不要过早服药,也不要一个晚上反复服药。
03
避免安眠药物和酒精叠加作用
酒精和某些安眠药都有放松肌肉的作用,有加重呼吸障碍的风险。
总而言之,睡不着的情况人人都会遇到,并不一定都需要吃药。了解一些失眠的知识,避免不利于康复的行为模式,合理使用药物,失眠就不会持久。
打工人,
解除魔咒还是有诀窍哒!
来源:复旦大学附属华山医院






